
A diabetes atinge milhões de brasileiros, mas o diagnóstico não deve ser encarado como uma sentença de falta de qualidade de vida. Embora a doença seja crônica, progressiva e sem cura é possível, através de hábitos saudáveis e acompanhamento constante, ter uma vida normal e saudável!
Existem basicamente três tipos de diabetes: a diabetes tipo I, diabetes tipo II e a diabetes gestacional. A diabetes tipo I surge mais comumente na infância e na adolescência e tem forte componente autoimune. O organismo produz anticorpos anti-insulina ou anti-pâncreas. A diabetes tipo I quando o pâncreas deixa de produzir a insulina, hormônio que leva a glicose, ou seja, o açúcar dos alimentos, ao interior das células para ser transformado em energia. Sem insulina, a glicose vinda da alimentação não consegue entrar dentro das células, que ficam sem “combustível” para produzir energia e a pessoa passa a ter que usar insulina injetável para repor o hormônio que o organismo não produz mais.
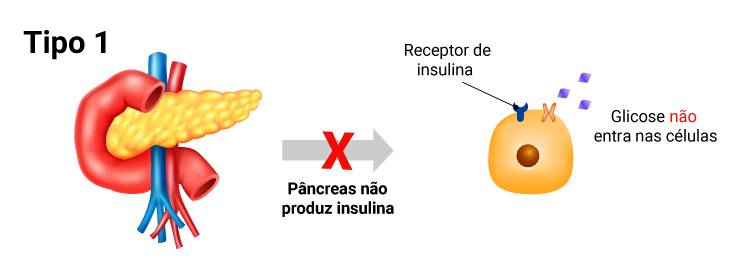
Imagem: o que acontece no corpo de que tem Diabetes tipo I
A diabetes tipo II costuma ser diagnosticada na fase adulta, geralmente após os 40 anos, em adultos com sobrepeso e ocorre quando o excesso de gordura no organismo leva a uma resistência das células à ação da insulina e a glicose se eleva de forma progressiva. O pâncreas começa a produzir um excesso de insulina para tentar transportar a glicose para dentro das células. Após algum tempo, o excesso de trabalho do pâncreas leva-o a falência e a pessoa passa a necessitar de insulina, como na diabetes tipo I.
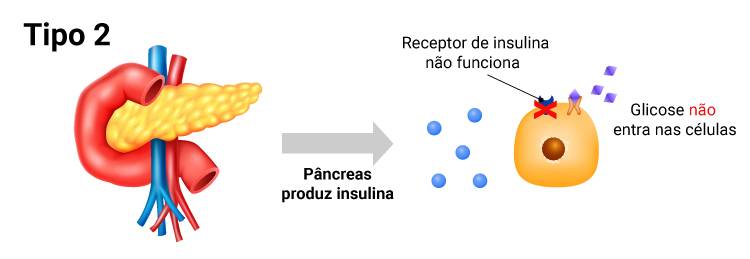
Imagem: o que acontece no corpo de quem tem Diabetes tipo II
Já a diabetes gestacional surge na gravidez em mulheres com predisposição, geralmente já obesas, e pode ou não persistir após o parto. Ter diabetes gestacional é um grande fator de risco para a diabetes tipo II no futuro. Na maioria dos casos, não há nenhum sintoma aparente. Por isso, os exames glicemia em jejum e glicemia pós-dextrosol são usados para o diagnóstico e acompanhamento da diabetes gestacional.
Em todos os casos de diabetes, o diagnóstico é feito através do exame de sangue em jejum de 8 horas, devendo ser confirmado em outra dosagem de glicose feita em dia diferente:
– Glicemia normal: Até 99 mg/dL em jejum
– Glicemia de jejum alterada: De 100 a 125 mg/dL em jejum
– Diabetes: Superior a 126 mg/dL em jejum ou superior a 200 mg/dL sem jejum
A glicemia de jejum alterada é considerada um estado pré-diabético e requer atenção redobrada. Após o diagnóstico da diabetes o acompanhamento da glicemia em jejum é recomendada bem como a dosagem trimestral da hemoglobina glicada, que consegue detectar se a glicemia está sendo bem controlada ao longo do dia com o tratamento. A hemoglobina glicada também é usada para verificar se o diabético está seguindo o tratamento corretamente, já que o excesso de glicose se liga às hemácias de forma irreversível.
O diabético não tratado tende a desenvolver a longo prazo problemas cardíacos, renais e oculares, por isso a importância de se alimentar corretamente, tomar os medicamentos indicados pelo médico e fazer exercícios. A boa notícia é que dá pra viver normalmente com a doença, através da tríade: alimentação saudável, exercícios físicos e medicamentos.
É importante para o diabético evitar a gordura saturada, muito presente nas carnes vermelhas, no leite integral e na manteiga, além de alimentos muito salgados, para evitar problemas renais e hipertensão. Além disso, o açúcar – em todas as suas versões – deve ser completamente descartado da alimentação, já que é absorvido imediatamente pelo organismo, elevando a glicemia rapidamente. Os carboidratos ingeridos devem ser integrais, ricos em fibras, que retardam a liberação do açúcar do intestino para o sangue.
Uma ótima dica é adicionar farelos de aveia em todas as refeições, por causa do seu alto teor de fibras. As frutas contém um açúcar chamado frutose que é quebrado em glicose no intestino. Algumas frutas – como melancia – contém um teor maior de frutose, devendo ser ingeridas com moderação e acompanhada de farelo de aveia para diminuir a velocidade de liberação da glicose para o sangue.
A prática de exercícios é essencial para o controle da diabetes, já que o exercício favorece o emagrecimento e diminui a resistência à insulina causadora do diabetes tipo II. Alguns exercícios que contribuem para controlar a glicose são os exercícios aeróbicos, que favorecem a perda de peso.

Alimentação saudável, medicação correta (indicada pelo seu médico), exercícios e exames regulares formam o quarteto perfeito para você controlar a sua glicemia sob controle. Conte com o Laboratório Gerardo Trindade para uma maior qualidade de vida!



Deixe um comentário